Содержание
Когда мы слышим слово «пневмококк», первое, что приходит на ум, — пневмония. К сожалению, эта бактерия гораздо опаснее, а в некоторых случаях может вызывать менингит и даже сепсис, от которого погибает в течение нескольких часов. Пневмококковые вакцины помогают как детям, так и взрослым спастись от пневмококков. Посмотрим, как они это сделают — в продолжении нашего спецпроекта о вакцинации.

Вакцинация

Генеральный партнер спецпроекта — Фонд Зимина.
Изобретение вакцин коренным образом изменило жизнь человечества. Многие заболевания, которые ежегодно уносили тысячи, если не миллионы жизней, в настоящее время практически не существуют. В данном конкретном проекте мы не только рассказываем об истории вакцин, общих принципах их разработки и роли вакцинопрофилактики в современном здравоохранении (этому посвящены первые три статьи), но и подробно рассказываем о каждой вакцине включенных в Национальный календарь прививок, а также вакцин против гриппа и вируса папилломы человека. Вы узнаете о том, что собой представляет каждый из возбудителей, какие варианты вакцин существуют и чем они отличаются друг от друга, затронем тему поствакцинальных осложнений и эффективности вакцин.
Для сохранения объективности кураторами спецпроекта мы пригласили Александра Соломоновича Апта, доктора биологических наук, профессора МГУ, заведующего лабораторией иммуногенетики НИИ туберкулеза (Москва); , — Бутрия Сергей Александрович — врач-педиатр, автор блога «Записки педиатра», — а также Аванесян Рузанна Игоревна — к.м.н., педиатр Fantasy Clinic».
Пневмококковые вакцины включены в большинство календарей прививок не просто так. Пневмококки являются чрезвычайно распространенными бактериями и могут быть названы основной причиной пневмоний в детском возрасте, особенно у детей в возрасте до пяти лет 1. У взрослых 10–30% внебольничной пневмонии связаны с этими бактериями. Но борьба с пневмококком ведется не только за счет его способности вызывать инфекцию в легких. Например, в США ежегодно регистрируется около 2000 случаев пневмококкового менингита, а в России пневмококки ответственны за 25% всех случаев менингита бактериального происхождения (подробнее о менингите читайте в нашей статье «Менингит: многогранный убийца «[2]). Кроме того, пневмококки являются частой причиной среднего отита и могут вызывать осложнения при гриппозной инфекции, так как часто являются причиной вторичной инфекции.
Внебольничной пневмонией называют пневмонию, возникшую в бытовых условиях у человека, а внутрибольничной — развившуюся после посещения больницы или во время пребывания в стационаре.
Неудивительно, что с конца 19 века изучению пневмококков уделяется чрезвычайно большое внимание, ведь связанные с ним инфекции уже тогда уносили жизни сотен тысяч людей во всем мире. В 1881 г почти одновременно этот микроорганизм был выделен и культивирован в лабораторных условиях американским врачом Джорджем Миллером Штернбергом и известным французом Луи Пастером (рис. 1). А примерно через 10 лет выяснилось, что пневмококки являются основной причиной тяжелой формы пневмонии — крупозной пневмонии (подробнее об этом — в главе о пневмококковых инфекциях). Эти знания послужили движущей силой изобретения вакцин против пневмококков.

Рисунок 1а. Ученые, сыгравшие роль в исследованиях пневмококка. Джордж Миллер Стернберг, американский бактериолог. Работал над изучением возбудителей малярии, пневмонии, туберкулеза и брюшного тифа.
Википедия

Рисунок 1б. Ученые, сыгравшие роль в исследованиях пневмококка. Луи Пастер – знаменитый химик и микробиолог, работал над созданием основ вакцинации.
«Википедия»
Что мы знаем о пневмококке
Пневмококки представляют собой грамположительные аэробные бактерии вида Streptococcus pneumoniae. Они имеют шаровидную форму, что понятно из названия: «кука» в переводе с древнегреческого означает «зерно». Корень «пневмо» здесь тоже не случаен, ведь именно пневмококки ответственны за развитие тяжелых инфекций у детей, часто заканчивающихся пневмонией — воспалением легких.
Фактически каждая бактерия S pneumoniae имеет целых два кокка, объединенных полисахаридной оболочкой, защищающей микроорганизм от атаки иммунной системы (рис. 2). Поскольку пневмококки относятся к стрептококкам, они обладают типичными для этого рода бактерий свойствами. Например, отдельные пневмококки способны собираться в цепочки.
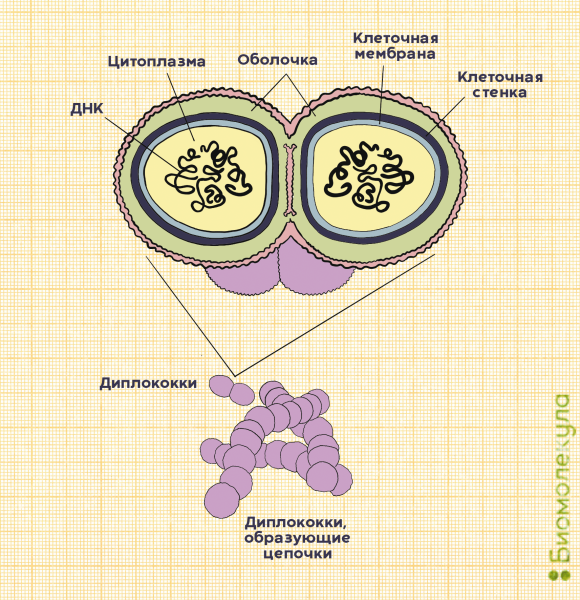
Рисунок 2а. Строение бактерий Streptococcus pneumoniae. Снаружи они окружены полисахаридной капсулой; именно по его составу ученые отличают один штамм бактерий от другого.
рисунок Ирины Ефремовой «Структура, анатомия и морфология клеток стрептококка
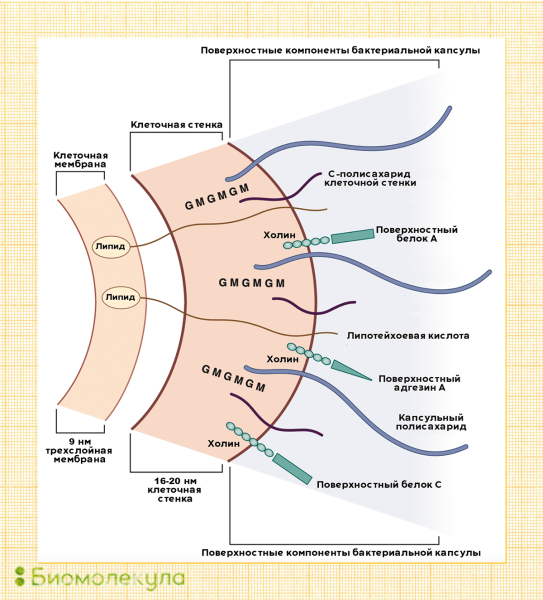
Рисунок 2б. Поверхностные полисахариды Streptococcus pneumoniae являются основными факторами вирулентности бактерий. Помимо них, на вирулентность пневмококков могут влиять и такие белки, как поверхностный адгезин А (PsaA) и поверхностные белки А (PspA) и С (PspC).
рисунок Ирины Ефремовой по [37]
Основными факторами вирулентности пневмококков, влияющими на их способность вызывать заболевание, являются полисахариды оболочки. Именно в ответ на них у больного или вакцинированного человека начинают вырабатываться антитела.
В зависимости от того, какие полисахариды входят в состав бактериальной капсулы, выделяют разные серотипы пневмококков. Всего насчитывается около 100 серотипов, но лишь некоторые из них наиболее часто (в 72% случаев) вызывают инвазивные инфекции в детском возрасте [3]. Среди этих особо вредных пневмококков можно выделить типы 1, 3, 4, 5, 6А, 19А, 6В, 14, 19F, 23F, 18С и 9В.
В связи с тем, что полисахаридный состав разных серотипов весьма различен, противопневмококковый иммунитет обычно эффективен только против определенных разновидностей бактерий. То есть, если ребенок перенес инфекцию, вызванную бактерией с серотипом 1, он все равно беззащитен перед другими пневмококками. Однако иногда говорят о перекрестном иммунитете для некоторых серотипов, таких как 6А и 6В. Тогда иммунитет против одного защищает от другого.
Как можно заразиться пневмококком
Пневмококки распространены в большинстве регионов мира. Основной путь их передачи – воздушно-капельный. При кашле, чихании или во время разговора бактерии изо рта человека-носителя попадают в воздух вместе с мельчайшими капельками слюны, а затем оседают на слизистых оболочках других людей (рис. 3).
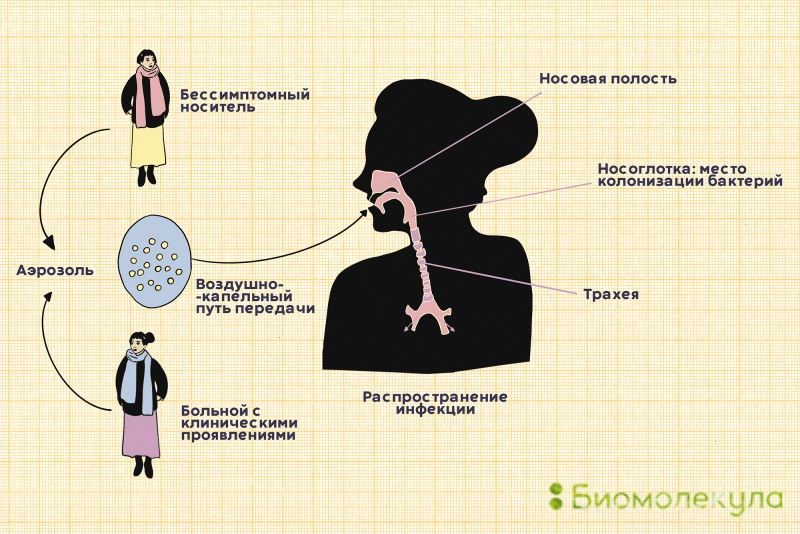
Рисунок 3. Пневмококки передаются от человека к человеку воздушно-капельным путем. Заразиться можно как от больного с клиническими проявлениями, так и от бессимптомного носителя.
рисунок Ирины Ефремовой по презентации Санофи Пастер
Часто пневмококки обитают в нашей носоглотке, не причиняя вреда. Считается, что до 70% всех здоровых взрослых страдают от бактерий. Однако иногда они вызывают серьезные заболевания.
Какими бывают пневмококковые инфекции
Пневмококки могут вызывать серьезные инвазионные заболевания (табл. 1):
- пневмония;
- менингит;
- септицемия (сепсис);
- острый средний отит
и так далее.
Прикрепившись к поверхности слизистых оболочек верхних дыхательных путей, бактерии попадают в легкие и кровоток, иногда даже в головной мозг (рис. 4) [4].
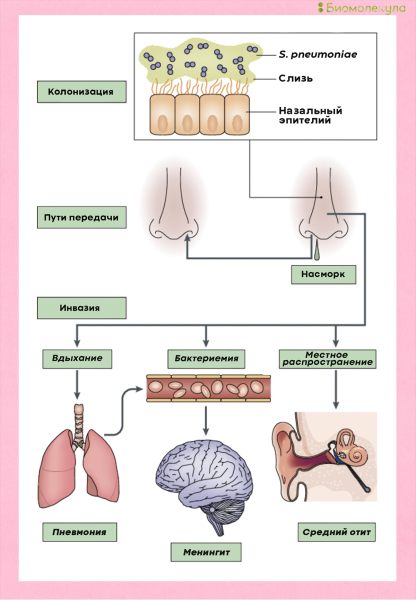
Рисунок 4. Развитие пневмококковой инфекции. При вдыхании бактерии колонизируют слизистую оболочку носа, откуда могут попадать в кровь, вызывать менингит, а также вызывать пневмонию и средний отит.
[4], рисунок адаптирован
У больного диагностируют пневмококковую инфекцию, если бактерии обнаруживаются в обычно стерильном биологическом материале — крови, моче, мокроте, ликворе — в зависимости от того, где наблюдается воспаление (рис. 5).
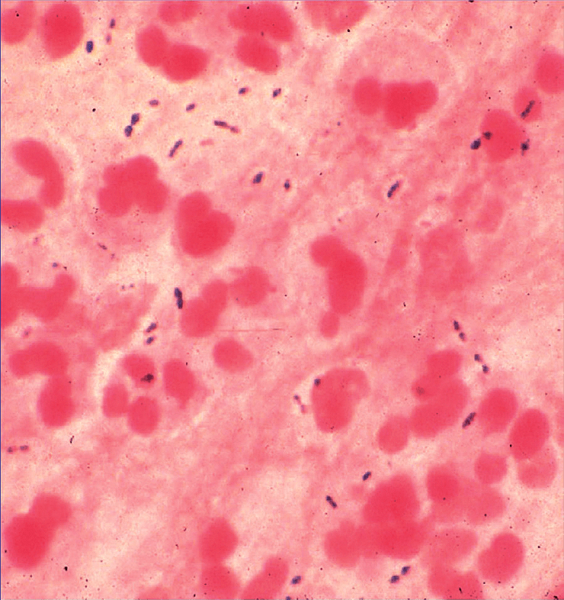
Рис. 5. Образец мокроты больного с установленной пневмококковой инфекцией. Наряду с полиморфноядерными клетками отчетливо видны немного удлиненные кокки, поодиночке и парами. Окраска по Граму, увеличение 440×.
[37]
Таблица 1. Виды пневмококковой инфекции
| Болезнь | Какие органы поражены | Симптомы | Осложнения |
|---|---|---|---|
| Пневмония | Легкие | Кашель с гнойной мокротой, высокая температура, боль в груди, одышка | Дыхательная и сердечная недостаточность, абсцесс легкого |
| Острый средний отит | Воспаление среднего уха – барабанная полость, слуховая труба | Заложенность, шум и боль в ухе, лихорадка, нарушение равновесия. Боль может быть очень сильной, отдавать в шею, челюсть, область глаз. При гнойном отите после прорыва гноя через барабанную перепонку — выделение гноя из уха | Воспаление внутреннего уха, когда инфекция распространяется на кости и в полость черепа – мастоидит, менингит, абсцесс головного мозга |
| Синусит | Воспаление слизистой оболочки околоносовых пазух и полости носа | Боль в переносице или над глазом, головная боль, насморк, заложенность носа, чихание, лихорадка | Конъюнктивит, неврит зрительного нерва, церебральный тромбоз, менингит, абсцесс, сепсис |
| Менингит | Отсекает головной и спинной мозг | Сильная головная боль, высокая температура, ригидность затылочных мышц, чувствительность к свету и звуку, спутанность сознания, сонливость, раздражительность | Глухота или частичная потеря слуха (в 50% случаев), эпилепсия, гидроцефалия, умственная отсталость |
| Сепсис | Системное воспаление, вызванное инфекцией в крови и тканях организма | Высокая или низкая температура, учащенный пульс и дыхание, низкое кровяное давление, рвота, неспособность принимать пищу, органная недостаточность, спутанность сознания | Артриты, эндокардиты, полиорганная недостаточность, летальность у детей может достигать до 20%, у лиц пожилого возраста — до 30-40% |
Особого внимания здесь заслуживает пневмония — воспаление легких, — которым известны пневмококки. Помимо очаговых форм воспаления, эти бактерии могут вызывать и тяжелые формы заболевания (например, крупозную пневмонию, летальность при которой колеблется в пределах 1–9%).
Крупозную пневмонию, сопровождающуюся сужением гортани, можно распознать по характерному ее течению. Заболевание длится 7-11 дней, и на первых стадиях в альвеолах пораженных легких скапливается много жидкости. Такая пневмония часто носит масштабный характер и очень тяжело переносится. Часто сопровождается плевритом, воспалением плевральной оболочки, окружающей легкие [5]. При крупозной пневмонии температура тела повышается до 40°С, а одышка становится заметной уже в первый день болезни. На 3-4-й день появляется сильный кашель с отделением «ржавой» мокроты. При поражении всего легкого возникает колющая боль в грудной клетке при кашле.
Средний отит чаще всего встречается у детей, особенно в возрасте до двух лет, и может рецидивировать. Пневмококки являются причиной заболевания примерно в 30-40% всех случаев. Заболевание может быть тяжелым, с сильными болями и временной потерей слуха, но прогноз в целом благоприятный. Однако распространение инфекции за пределы среднего уха очень опасно, поскольку уши находятся близко к головному мозгу. При попадании пневмококков в полость черепа может развиться менингит – воспаление оболочек головного мозга, о котором мы уже говорили в статье «Менингит: многогранный убийца» [2].
Синусит – воспаление придаточных пазух носа – само по себе очень распространенное заболевание: в России ежегодно от него страдает около 10 миллионов человек. Вирусы являются основной причиной инфекций носовых пазух. Бактерии вызывают только около 10% всех случаев заболевания [6]. Если гайморит лечить, то особого вреда он не принесет, но игнорирование гайморита и других его форм может привести к неприятным последствиям – например, к воспалению зрительного нерва и ухудшению зрения.
Как лечат пневмококковые инфекции
Основным методом лечения пневмококковых инфекций являются противомикробные препараты: бета-лактамные антибиотики, макролиды или фторхинолоны [7]. Для ускорения выздоровления основное лечение проводят в комплексе с симптоматическим. Например, от пневмонии могут помочь муколитики, разжижающие мокроту. Другими полезными лекарствами здесь являются жаропонижающие, противовоспалительные и обезболивающие.
После антибиотиков пациентам рекомендуется принимать пре- и пробиотики для поддержания микробиома кишечника [8], который могут ингибировать антибактериальные препараты.
Перед назначением лечения определяют, к каким препаратам чувствителен возбудитель, выделенный от больного. Антибиотикорезистентность микробов на сегодняшний день является одной из основных проблем в лечении бактериальных инфекций, в том числе пневмоний .
У «Биомолекулы» есть собственный специальный проект, посвященный антибиотикорезистентности бактерий и современным методам борьбы с этим опасным явлением.
Пневмококк против антибиотиков
Пневмококк, как и многие другие бактерии, со временем может стать устойчивым к антибиотикам, которые его убивают. По современным данным, примерно 30% всех пневмококков устойчивы хотя бы к одному антибактериальному препарату. Чаще других эритромицин и тетрациклин неэффективны в отношении пневмококков [9].
Риск столкнуться с резистентной инфекцией выше:
- для людей, которые работают в детских учреждениях (детские сады, ясли, дома малютки, детские дома, школы-интернаты);
- у людей, принимавших антибиотики незадолго до болезни.
Вакцинация признана наиболее эффективным способом борьбы с пневмококковой резистентностью. Внедрение пневмококковых вакцин значительно снизило заболеваемость инвазивными инфекциями, вызванными устойчивыми к антибиотикам штаммами бактерий. Но пока широко используются антибиотики и вакцины не могут защитить от всех штаммов бактерий, вспышки таких заболеваний будут продолжаться.
Бремя пневмококка
Глобальная заболеваемость пневмококковыми инфекциями высока, хотя с появлением нового коронавируса SARS-CoV-2 в 2020 году доля вирусных пневмоний в целом заметно увеличилась. Однако, по приблизительным оценкам, в 2000–2015 гг пневмококки были причиной пневмонии у детей до пяти лет в 34% случаев [10]. А в 2018 году в США, где ведется тщательный учет всех случаев инвазивных пневмококковых инфекций, заболеваемость среди детей до пяти лет составила 7 на 100 000 жителей. Не так много по сравнению с цифрами до широкого распространения пневмококковых вакцин: 235 случаев на 100 000 детей в возрасте 6–11 месяцев и 35,2 случая на 100 000 детей в возрасте 2–4 лет [11].
Если говорить о распространенности тех или иных серотипов, то она постоянно меняется, и немаловажную роль здесь также играет вакцинация. В результате широкого охвата вакцин на первый план выходят серотипы, не входящие в состав профилактических препаратов. И со временем эта проблема может привести к снижению эффективности программ иммунизации как таковых [12]. В ответ на эту угрозу есть решение – разработка новых вакцин с дополнительными антигенами в составе. Правда, этот процесс не быстрый.
Важнейшими переносчиками инфекции и раньше, и сейчас являются дети. На распространенность заболевания среди них большое влияние оказывают условия жизни в регионах: в бедных, густонаселенных странах она может достигать 85% [13]. За детьми следуют старики. Среди факторов риска, повышающих вероятность развития заболевания, также можно выделить:
- сахарный диабет;
- хронические заболевания легких, сердца, печени или почек;
- онкологические заболевания;
- подтекание спинномозговой жидкости;
- серповидноклеточная анемия;
- иммунодефицитные состояния, в том числе ВИЧ-инфекция, а также иммуносупрессивная терапия;
- трансплантация органов или костного мозга, наличие слуховых имплантов;
- отсутствие селезенки – главного иммунного органа организма;
- алкоголизм, курение;
- длительное пребывание в больнице.
В целом вспышки пневмококков можно назвать спорадическими (другими словами, они возникают на ограниченной территории и довольно быстро затухают). Типичными местами распространения болезни являются близкие, тесные коллективы — например, детские сады, школы, закрытые поселки, дома престарелых. Но иногда пневмококки громко заявляют о себе — тогда мы наблюдаем заметные вспышки возникновения, как, например, в Африканском менингитном поясе, где то и дело фиксируются многочисленные случаи воспаления мозговых оболочек, вызванные пневмококковой инфекцией серотипа 1.
О менингите мы говорили в статье «Менингит: многогранный убийца» [2].
Вакцины против пневмококковой инфекции
Первые попытки массовой вакцинации против пневмококков были предприняты в начале 20 в.; В то время вакцины с цельными убитыми пневмококковыми клетками применялись для иммунизации взрослых мужчин в Соединенных Штатах и Африке. Эти препараты показали достаточно высокую эффективность в отношении пневмонии: 50–80% [14], [15].
Современные пневмококковые вакцины имеют мало общего с этими веществами. Они не содержат целых бактерий: в качестве антигенов используют фрагменты клеток возбудителя, а именно полисахариды пневмококковой мембраны. Такие вакцины называются субъединичными вакцинами .
Для получения дополнительной информации о том, как производятся субъединичные вакцины, см статью «Разработка вакцин: как и как моделировать заболевание?» [16].
Препараты против пневмококков делятся на два типа: полисахаридные (полисахариды Streptococcus pneumoniae и вспомогательные вещества) и конъюгированные (пневмококковые конъюгаты — полисахарид + белок и вспомогательные вещества).
Полисахаридные вакцины
В 1920-х годах исследователи, работавшие в США, показали, что гуморальный иммунитет против пневмококков развивается в ответ на полисахаридную капсулу [17]. Вскоре полисахариды в этой капсуле были выделены и очищены для использования в качестве вакцины [18], а последующие исследования эффективности таких препаратов, содержащих вещества, против пневмококков 3–6 штаммов показали хорошие результаты: 59–89%, а для некоторые серотипы [19], [20]. К сожалению, несмотря на свою эффективность, вакцины долгое время не получали признания: поскольку пневмококк считался легко излечимой инфекцией, врачи полагались на всемогущий пенициллин. Лишь в 1977 году в США была лицензирована 14-валентная полисахаридная вакцина для детей от двух лет и старше, которая была заменена в 1983 году нынешней 23-валентной формулой. Защищает от 23 серотипов возбудителя: 1, 2, 3, 4, 5, 6B, 7F, 8, 9N, 9V, 10A, 11A, 12F, 14, 15B, 17F, 18C, 19F, 19A, 20F, 32F, 32 и 33Ф. Эти серотипы ответственны за 90% всех пневмококковых инфекций .
Со временем, с распространением конъюгированных вакцин и увеличением охвата иммунизацией, этот показатель для штаммов полисахаридной 23-валентной вакцины заметно снизился [21].
Сегодня полисахаридные вакцины производятся компаниями Merck и Sanofi Pasteur, а на китайском рынке есть свои местные вакцины производства Чэндуского института биологических продуктов и Walvax Biotechnology. К ним относятся все бактериальные полисахариды, растворенные в изотоническом растворе с добавлением фенола или тимеросала в качестве консерванта.
Основным недостатком полисахаридных вакцин является относительно быстрое снижение напряженности иммунитета, вырабатываемого после вакцинации. Ревакцинацию такими препаратами следует проводить каждые 3-5 лет год. Другим существенным недостатком его применения является низкая эффективность вакцинации детей раннего возраста до двух лет, которые составляют основной резервуар инфекции.
Сегодня полисахаридные вакцины рекомендуются для иммунизации лиц пожилого возраста старше 65 лет, а также детей старше 2 лет и взрослых, входящих в группу риска.
Конъюгированные вакцины
Конъюгированные вакцины отличаются от полисахаридных вакцин тем, что полисахаридные антигены в них присоединены к белку-носителю. Такие препараты обеспечивают длительную защиту от инфекции (до 7 лет и сглаживают течение болезни в течение 15 лет [22]), но включают антигены из меньшего числа пневмококковых серотипов — от 7 до 13 по сравнению с 23 серотипами в полисахаридной вакцине .
В настоящее время проводятся испытания новых пневмококковых конъюгированных вакцин, которые должны защищать от 20 или более серотипов. В США и ЕС уже начался процесс регистрации 20-валентной вакцины для взрослых в возрасте 18 лет и старше от Pfizer.
Другим недостатком конъюгированных вакцин, помимо небольшого числа серотипов, является их относительно высокая цена из-за сложности технологии производства. Вопрос стоимости в данном случае стоит остро, ведь многие малообеспеченные страны просто не могут себе позволить включать эти препараты в национальные планы вакцинации.
Самая популярная в мире 13-валентная конъюгированная вакцина Превенар 13 (Pfizer), которая содержит антигены 13 серотипов возбудителя: 1, 3, 4, 5, 6А, 6В, 7F, 9В, 14, 18С, 19А, 19F и 23F. Рекомендуется детям от 2 месяцев до 6 лет, пожилым людям старше 65 лет и взрослым с риском заражения пневмококком. В Китае компания Walvax Biotechnology производит собственный 13-валентный препарат. Для Африки и Азии недавно была разработана отдельная 10-валентная вакцина Пневмосил, включающая наиболее распространенные в этой части мира штаммы пневмококка и более дешевая, что позволяет широко использовать ее в регионах с повышенным риском летальности от пневмонии.
Что внутри у «Превенара 13»
Для получения вакцины, защищающей от 13 различных серотипов пневмококков, все эти бактерии необходимо сначала вырастить на питательной среде (соево-пептонный бульон), после чего выделить антигены — полисахариды их оболочки, тщательно очистить и затем использовать для получения коротких активных сахаров. Но это не все. Поверхностные сахариды бактерий перед поступлением в препарат индивидуально связываются с носителем — дифтерийным белком CRM197 (нетоксичный вариант дифтерийного токсина).
Индивидуальные гликоконъюгаты (сахарид-белковые комплексы) снова очищают и объединяют для получения единого препарата. Каждая доза Превенара 13 содержит приблизительно 2,2 мкг каждого серотипа S pneumoniae, за исключением 4,4 мкг сахаридов серотипа 6В. Вакцина также содержит 34 мкг белка-носителя CRM197, 100 мкг полисорбата 80, 295 мкг сукцинатного буфера и 125 мкг фосфата алюминия.
Обратите внимание, что Превенар 13, содержащий дифтерийный белок, не защищает от дифтерии – это распространенное заблуждение. Существуют отдельные препараты против дифтерии: например, коклюшно-дифтерийно-столбнячная вакцина АКДС, для которой на биомолекуле есть отдельная статья [23].
Широкое внедрение пневмококковых конъюгированных вакцин началось в 2000 г., когда была внедрена 7-валентная вакцина (использование известной 13-валентной пневмококковой вакцины началось на 10 лет позже). Во многом толчком к внедрению новых препаратов послужили прекрасные результаты исследований эффективности вакцин против гемофильной палочки в 90-х годах, созданных по тому же принципу.
Эффективность конъюгированных вакцин в борьбе с инвазионными заболеваниями подтверждена многими исследованиями [24], [25]. Например, в 2014 г было показано, что после внедрения широкой пневмококковой вакцинации 7- и 13-валентными конъюгированными вакцинами на юге Израиля число случаев среднего отита у детей до двух лет сократилось на 60% [26].. В то же время прививка штаммов 13-валентной вакцины, заменившей 7-валентную, у детей со средним отитом снижена на 85%. В США широкомасштабный охват вакцинацией привел к практически исчезновению вакцинных серотипов (рис. 6).
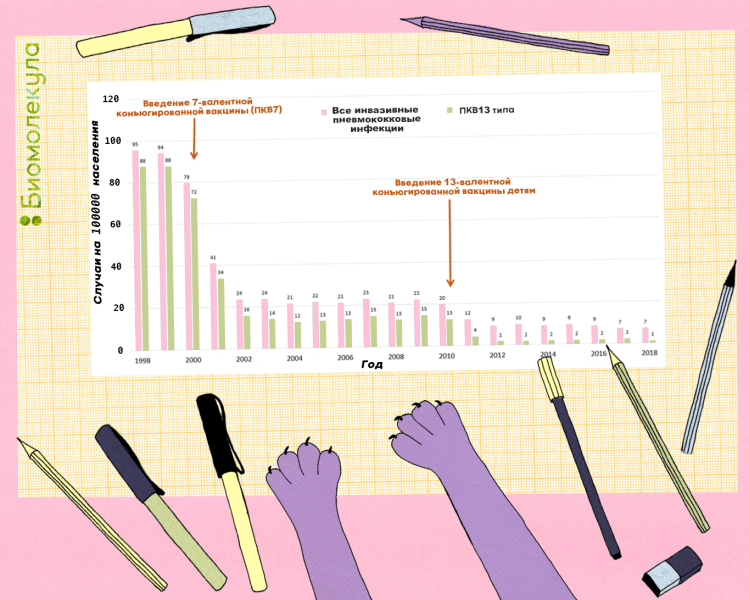
Рисунок 6. Распространенность инвазивных пневмококковых инфекций среди детей в возрасте до пяти лет в США, 1998–2018 гг.
рисунок Ирины Ефремовой при пневмококковой инфекции
На сегодняшний день конъюгированные вакцины являются средствами выбора для иммунизации детей до пяти лет для защиты от пневмококков. Их можно вводить с двухмесячного возраста и они обеспечивают надежную защиту от самых агрессивных штаммов. Да, полисахаридные вакцины содержат антигены целых 23 серотипов возбудителя, но некоторые из них относительно безвредны, а потому перевешивают эффективность прививок и длительность иммунитета, полученного после конъюгированных вакцин в данном случае.
Учтите, что для достижения максимального эффекта после прививки конъюгированной вакциной вакцинировать детей следует до того, как они столкнутся с возбудителем, а не тогда, когда уже наблюдаются рецидивирующие отиты и синуситы бактериального генеза. Вторичная вакцинация после спонтанного заражения значительно менее эффективна, чем первичная (примерно на 20–30%) [27].
Как вакцинируют от пневмококка в мире
Как дети, так и взрослые во всем мире регулярно вакцинируются конъюгированными вакцинами. Полисахаридные вакцины применяют только для вакцинации детей и взрослых, входящих в группу риска, то есть тех, кому особенно важна защита от максимального количества штаммов пневмококка. В этом случае предпочтительнее сначала получить конъюгированную вакцину, а затем, через некоторое время, полисахарид. Последний вводится один раз.
Споры о том, какой график вакцинации детей лучше, продолжаются до сих пор. В США «золотой стандарт» включает 3 дозы конъюгированной вакцины в младенчестве, обычно с интервалом 4–8 недель, и ревакцинацию на втором году жизни. 3+0 (3 дозы с интервалом в 4 недели) и 2+1 (2 дозы с интервалом в 8 недель, ревакцинация через 9–18 месяцев), рекомендованные ВОЗ, также считаются эффективными в странах с крупными программами вакцинации [28]. Однако в некоторых исследованиях в странах с низким охватом вакцинацией эти планы не позволяли сформировать надежный долговременный иммунитет против всех вакцинных штаммов [29].
О коллективном иммунитете и важности широкого охвата прививками мы говорили в статье «Вакцинация перед школой: руководство для родителей» [30].
Вопрос о возможности сочетания Превенара 13 и вакцины против менингококков Менактра остается дискуссионным. В Соединенных Штатах настоятельно не рекомендуется вводить эти вакцины в один и тот же день детям с удаленной или плохо функционирующей селезенкой или детям с ВИЧ. Это связано с возможным снижением эффективности иммунизации против пневмококковой инфекции. В то же время в Австралии эти вакцины вообще не рекомендуется совмещать.
Догоняющая вакцинация
Догоняющую вакцинацию следует проводить как можно раньше, так как риск осложнений пневмококковой инфекции выше у детей раннего возраста.
В Соединенных Штатах, если первая доза вакцины была введена ребенку в возрасте до 12 месяцев, вторая доза вводится с интервалом не менее 4 недель. Интервал между 2 и 3 дозами зависит от времени введения второй дозы. Если она была получена до 7-месячного возраста, третью прививку делают через 4 недели, если позже — через 8 недель (табл. 2).
Таблица 2. Догоняющая вакцинация детей против пневмококковой инфекции в США. Источник: Центр контроля заболеваний.
| Возраст для начала вакцинации | 1 доза | 2 дозы | 3 дозы | 4 дозы |
|---|---|---|---|---|
| До 1 года | Как можно скорее после того, как ребенку исполнится 2 месяца. | Не ранее, чем через 4 недели после 1 дозы | Не ранее, чем через 4 недели после 2-й дозы, если она была введена в возрасте до 7 месяцев. Не ранее, чем через 8 недель после 2-й дозы при приеме в течение 7 месяцев. Введен в возрасте 12 месяцев. Нет необходимости, если новая доза вводится через 2 года. | Не ранее, чем через 8 недель после третьей дозы, показан детям в возрасте от 1 года до 5 лет, получившим все 3 предыдущие дозы в возрасте до 12 месяцев, а также детям из группы риска |
| 1–2 года | Так скоро, как возможно | Не ранее, чем через 8 недель после 1 дозы | — | — |
| Старше 2 лет | Как можно раньше до 5 лет | — | — | — |
Если ребенок получает первую дозу вакцины поздно (после 12 месяцев), количество инъекций сокращают до двух с минимальным интервалом 8 недель; если вакцинация начата через два года, необходима только одна доза вакцины. С одной стороны, это может показаться заманчивым. Зачем делать три выстрела, если можно подождать и сделать всего один? Однако здесь важно понимать, что чем младше ребенок, тем сложнее ему бороться с пневмококками, а значит, прививка нужна только самым маленьким – детям до года.
Вакцинация против пневмококка в России
В России Национальный календарь прививок (НКВ) предусматривает три прививки пневмококковыми конъюгированными вакцинами для детей в возрасте 2, 4,5 и 15 месяцев. Из этих вакцин Превенар 13 и Синфлорикс зарегистрированы в Российской Федерации, и с 2014 г стало возможным их бесплатное получение в нашей стране (табл. 3).
Таблица 3. Доступные в России пневмококковые вакцины.
| Вакцина | Режиссер | Характеристика | Показания к применению |
|---|---|---|---|
| Полисахарид конъюгированный | |||
| «Превенар 13» | НПО Петровакс Фарм, Россия (совместно с Pfizer, США) | 13 серотипов: 1, 3, 4, 5, 6А, 6В, 7F, 9В, 14, 18С, 19А, 19F, 23F | Дети от 2 месяцев, взрослые группы риска |
| Синфлорикс | GlaxoSmithKline Biologicals, Бельгия | 10 серотипов: 1, 4, 5, 6B, 7F, 9V, 14, 18C, 19F, 23F | Дети от 6 недель до 5 лет |
| Полисахариды | |||
| «Пневмо 23» | Санофи Пастер, Франция | 23 серотипа: 1, 2, 3, 4, 5, 6B, 7F, 8, 9N, 9V, 10A, 11A, 12F, 14, 15B, 17F, 18C, 19A, 19F, 20, 22F, 32F, 32F | Дети от 2 лет и старше и взрослые в зоне риска |
| «Пневмовакс 23» | Мерк, США |
При несвоевременной вакцинации детей ФМБА России также рекомендует проводить догоняющую вакцинацию по графику, представленному в таблице 4.
Таблица 4. Догоняющая вакцинация пневмококковыми конъюгированными вакцинами, рекомендации ФМБА России .
| Возраст на момент начала подчищающей вакцинации | 1 доза | 2 дозы | 3 дозы |
|---|---|---|---|
| До 1 года | Так скоро, как возможно | Не ранее, чем через 8 недель после 1 дозы | Не ранее 15-месячного возраста, минимальный интервал между 2 и 3 дозами – 4 мес |
| 1-2 года (для непривитых или привитых однократно) | Так скоро, как возможно | Не ранее, чем через 8 недель после 1 дозы. | — |
| 2–5 лет (для непривитых или привитых однократно) | Так скоро, как возможно | — | — |
| Дети старше 5 лет и взрослые группы риска: ранее не привитые, с ослабленным иммунитетом | Так скоро, как возможно | — | — |
Детям старше 2 лет и взрослым с ослабленным иммунитетом рекомендуются четыре дополнительные дозы 23-валентной полисахаридной вакцины с интервалами в 3, 5 и еще 5 лет. Первую дозу следует ввести через 1 год после окончания основной вакцинации. Невакцинированным взрослым из других групп риска (хронические заболевания сердца, легких, печени и почек) после введения конъюгированной вакцины рекомендуется однократная доза полисахаридной вакцины. Здоровым детям старше 5 лет догоняющую вакцинацию против пневмококка не делают.
По эпидемическим показателям в России против пневмококков прививают:
- призывники на военную службу;
- пожилые люди старше 60 лет с хроническими заболеваниями легких;
- пожилые люди, проживающие в организациях социального обслуживания (домах престарелых).
Вакцинация лиц пожилого возраста проводится на основании их предыдущего вакцинационного опыта. Если человек не привит или не знает, какие у него были прививки, его прививают конъюгированной вакциной, а затем полисахаридной вакциной с интервалом 6-12 мес. Если человек ранее был вакцинирован полисахаридным препаратом, рекомендуется введение Превенара 13 с минимальным интервалом 12 мес после предыдущей дозы и затем, при необходимости, ревакцинация 1 раз в 5 лет (рис. 7).
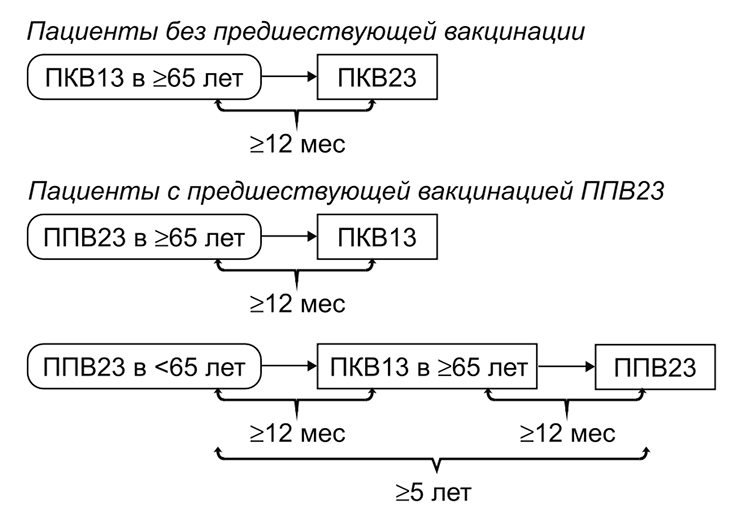
Рисунок 7. Рекомендации по вакцинации пожилых людей против пневмококков. ПКВ, пневмококковая конъюгированная вакцина; ППВ — пневмококковая полисахаридная вакцина.
[38]
Безопасность пневмококковых вакцин
Безопасность пневмококковых вакцин лучше всего изучена у детей в возрасте до двух лет, наиболее вакцинируемого населения. Наиболее распространенными реакциями на конъюгированные вакцины являются покраснение, уплотнение и отек в месте инъекции. Кроме того, довольно часто после вакцинации:
- повышение температуры тела до 39°С (20-30%);
- раздражительность, плаксивость (около 80%);
- сонливость или ухудшение сна (50-70%);
- снижение аппетита (45–50%).
Другие менее распространенные побочные эффекты включают крапивницу, сыпь, потерю чувствительности (гипотонически-гипореактивные эпизоды), посинение кожи (цианоз), гранулоцитопению, респираторные симптомы, желудочно-кишечные расстройства и аллергические реакции [31]. Кроме того, одновременное введение пневмококковой и гриппозной вакцин может повышать риск фебрильных судорог [32].
С полисахаридными вакцинами дела обстоят примерно так же, но здесь нужно помнить, что такие вакцины в основном получают не дети раннего возраста, а взрослые и пожилые люди. Наиболее часто после вакцинации 23-валентной вакциной наблюдаются боль, покраснение и уплотнение в месте инъекции, головная боль, озноб, усталость и боль в мышцах [33]. Эти симптомы могут сохраняться в течение 2-3 дней после начала заболевания. Лихорадка возникает менее чем у 3% вакцинированных. Известны также редкие случаи анафилактической реакции на вакцину у детей [34].
Как видите, пневмококковые вакцины достаточно сильно реактогенны (АКДС, о которой мы уже говорили [23], по-прежнему является мастером побочных эффектов), но все нежелательные явления после них носят временный характер и проходят сами по себе через 1-3 дня без вмешательства врачей. Иногда врачи могут назначать противовоспалительные препараты (например, ибупрофен) для облегчения неприятных симптомов после вакцинации).
Противопоказания к вакцинации
Противопоказаниями к пневмококковой вакцинации являются:
- острые инфекционные заболевания и обострение хронических заболеваний;
- побочные реакции на предыдущие дозы вакцины;
- беременность и кормление грудью (кроме случаев, когда высок риск заражения);
- пневмококковая вакцинация за последние 3 года (для полисахаридных вакцин).
Важно отметить, что вакцинировать против пневмококка можно с двухмесячного возраста, недоношенных детей, детей с врожденной инфекцией, с гемолитической болезнью новорожденных, ВИЧ-инфекцией и других детей, освобожденных от вакцинации БЦЖ по состоянию здоровья. Все эти дети входят в группу риска, а значит, заражение пневмококками у них чаще, чем у других, может привести к летальному исходу.
Что ждет нас в будущем?
Несмотря на то, что современные вакцины успешно борются с пневмококками, поиск новых вакцинных препаратов не прекращается. Ведь некоторые важные проблемы, влияющие на эффективность иммунизации, остаются нерешенными. Наиболее важным является ограниченное число штаммов возбудителя, против которых направлено действие конъюгированных и полисахаридных препаратов. Да, эти вакцины могут защитить от 75–90% всех бактерий, вызывающих серьезные инвазивные инфекции в детском возрасте, но это число, вероятно, со временем будет снижаться. Не в пользу конъюгированных вакцин говорит их высокая цена.
Поэтому вместе с модифицированными вакцинами на основе полисахаридов бактериальной поверхности исследователи работают над созданием совершенно новых вакцин-кандидатов. Среди наиболее перспективных платформ сегодня — вакцины на основе пневмококковых поверхностных белков [35] и цельноклеточные вакцины [36]. Вакцины на основе белков, такие как цельноклеточные вакцины, потенциально могут защитить от более широкого спектра патогенов, если они содержат консервативные белки, которые есть у большинства пневмококков. Кроме того, ожидается, что они смогут конкурировать с конъюгированными вакцинами по цене.
В любом случае, добившись неоспоримых успехов в борьбе с детской пневмонией, ученые всего мира не дадут пневмококкам взять реванш, и сделают все, чтобы уберечь будущие поколения от тяжелых инфекций, вызываемых этой скромной и порой невидимой бактерией.
Литература
- Пневмококковая инфекция. (2018). ЧЬЯ;
- Менингит: многогранный убийца;
- Хоуп Л. Джонсон, Мария Делориа-Нолл, Орин С. Левин, Соня К. Стошек, Лаура Фрейманис Ханс и др. (2010). Систематическая оценка серотипов, вызывающих инвазивную пневмококковую инфекцию у детей в возрасте до пяти лет: Глобальный проект пневмококковых серотипов. ПЛОС Мед. 7, е1000348;
- Джеффри Н. Вайзер, Даниэла М. Феррейра, Джеймс С. Патон. (2018). Streptococcus pneumoniae: передача, колонизация и инвазия. Nat Rev Microbiol. 16, 355-367;
- Фесенко О.В и Синопальников А.И. (2012). Крупозная пневмония: история изучения (от С.П. Боткина до наших дней). «Клиническая медицина». 9, 24–28;
- Клинические рекомендации: острый синусит. (2016). Министерство здравоохранения Российской Федерации;
- Буш Л.М и Васкес-Пертехо М.Т. (2019)Пневмококковые инфекции руководство МСД;
- Микробиом кишечника: мир внутри нас;
- Активный основной бактериальный эпиднадзор (ABC) сообщает о новых инфекциях сети программы Streptococcus pneumoniae. (2018). CDC;
- Брайан Уол, Кэтрин Л О’Брайен, Адена Гринбаум, Анвеша Маджумдер, Ли Лю и др. (2018). Бремя инфекции Streptococcus pneumoniae и Haemophilus influenzae типа b у детей в эпоху конъюгированных вакцин: глобальные, региональные и национальные оценки за 2000–2015 годы. Ланцет Глобальное Здоровье. 6, е744-е757;
- Кейт П. Клагман, Рон Даган, Ричард Мэлли, Синтия Г. Уитни. (2018). Пневмококковая конъюгированная вакцина и обычные белковые вакцины против пневмококков. Вакцины Плоткина. 773-815.e18;
- Шамез Н. Ладхани, Сара Коллинз, Абдельмаджид Дженнад, Кармен Л. Шеппард, Рэй Борроу и др. (2018). Быстрое увеличение невакцинных серотипов, вызывающих инвазивную пневмококковую инфекцию, в Англии и Уэльсе, 2000–2017 годы: проспективное национальное обсервационное когортное исследование. Ланцет Инфекционные заболевания. 18, 441-451;
- Пневмококковые конъюгированные вакцины для младенцев и детей в возрасте до 5 лет: документ с изложением позиции ВОЗ. (2019). ЧЬЯ;
- АлмротЭ. Райт, В. Парри Морган, Л. Колбрук, Р. В. Доджсон. (1914). НАБЛЮДЕНИЯ ПО ПРОФИЛАКТИЧЕСКОЙ ПРИВИВКЕ ПРОТИВ ПНЕВМОКОККОВОЙ ИНФЕКЦИИ. И О ПОЛУЧЕННЫХ ПРИ ЭТОМ РЕЗУЛЬТАТАХ.. The Lancet. 183, 87-95;
- Рассел Л. Сесил, Дж. Гарольд Остин. (1918). РЕЗУЛЬТАТЫ ПРОФИЛАКТИЧЕСКОЙ ПРИВИВКИ ПРОТИВ ПНЕВМОКОККА У 12 519 МУЖЧИН. Журнал экспериментальной медицины. 28, 19-41;
- Разработка вакцины: как и как имитировать болезнь?;
- М. Хайдельбергер, О. Т. Эйвери. (1923). РАСТВОРИМОЕ СПЕЦИФИЧЕСКОЕ ВЕЩЕСТВО ПНЕВМОКОККА. Журнал экспериментальной медицины. 38, 73-79;
- Фелтон Л.Д. (1934). Исследования иммунизирующих веществ у пневмококков. Дж. Иммунол. 27, 379-393;
- GM Ekwurzel, JS Simmons, Louis I. Dublin, Lloyd D. Felton. (1938). Исследования иммунизирующих веществ на пневмококки: VIII. Отчет о полевых испытаниях для определения профилактической ценности пневмококкового антигена. Отчеты общественного здравоохранения (1896-1970). 53, 1877;
- Маклауд К.М., Ходжес Р.Г., Гейдельбергер М., Бернхард В.Г. (1945). Профилактика пневмококковой пневмонии путем иммунизации специфическими капсулярными полисахаридами. J. Exp. Med. 82, 445-465;
- Дж. Д. Грабенштейн, Д. Д. Вебер. (2014). Разнообразие пневмококковых серотипов среди взрослых в разных странах под влиянием использования педиатрической вакцинации против пневмококка. Клинические инфекционные заболевания. 58, 854-864;
- Шабир А. Мадхи, Питер Адриан, Локадия Куванда, Василла Джассат, Стефани Джонс и др. (2007). Долговременная иммуногенность и эффективность 9-валентной конъюгированной пневмококковой вакцины у детей, инфицированных и неинфицированных вирусом иммунодефицита человека, при отсутствии бустерной дозы вакцины вакцина. 25, 2451-2457;
- Коклюш: смертельный кашель;
- Джон Хансен, Стивен Блэк, Генри Шайнфилд, Томас Чериан, Джейн Бенсон и др. (2006). Эффективность семивалентной пневмококковой конъюгированной вакцины у детей в возрасте до 5 лет для профилактики пневмонии. Журнал детских инфекционных болезней. 25, 779-781;
- Арто А Палму, Юкка Йокинен, Дорота Борис, Хета Ниеминен, Эса Руококоски и др. (2013). Эффективность десятивалентной пневмококковой вакцины, конъюгированной с белком D, против Haemophilus influenzae (PHiD-CV10) против инвазивной пневмококковой инфекции: кластерное рандомизированное исследование. Ланцет. 381, 214-222;
- Шалом Бен-Шимол, Нога Гивон-Лави, Юджин Лейбовиц, Саймон Райз, Дэвид Гринберг, Рон Даган. (2014). Почти полная ликвидация среднего отита, вызванного серотипами 13-валентной пневмококковой конъюгированной вакцины (ПКВ) на юге Израиля вскоре после последовательного введения 7-валентной/13-валентной ПКВ. Клинические инфекционные заболевания. 59, 1724-1732;
- Мерья Вякевайнен, Ану Сойнинен, Марилла Лусеро, Ханна Нохинек, Кари Ауранен и др. (2010). Серотип-специфическая гипореактивность к пневмококковой конъюгированной вакцине у младенцев, несущих пневмококки во время вакцинации. Журнал педиатрии. 157, 778-783.e1;
- Дженнифер Д. Лу, Лаура Конклин, Кэтрин Э. Флеминг-Дутра, Мария Делориа Нолл, Дэниел Э. Парк и др. (2014). Систематический обзор влияния схем дозирования пневмококковой конъюгированной вакцины на профилактику пневмонии. Журнал детских инфекционных болезней. 33, С140-С151;
- К.П. Клугман, С.А. Мадхи, Р.А. Адегбола, Ф. Каттс, Б. Гринвуд, В.П. Хаусдорф. (2011). Время пневмококковой инфекции серотипа 1 предполагает необходимость оценки бустерной дозы вакцина. 29, 3372-3373;
- Прививка перед школой: руководство для родителей;
- Чжоу В., Пул В., Искандер Дж. К., Инглиш-Буллард Р., Болл Р., Уайз Р.П и др. (2003). Надзор за безопасностью после иммунизации: Система отчетности о побочных эффектах вакцин (VAERS) — США, 1991-2001 гг. Сумма наблюдения MMWR. 52, 1–24;
- Элисон Цзе, Хун Фу Ценг, Шэрон К. Грин, Клаудия Веллоцци, Грейс М. Ли. (2012). Идентификация сигналов и оценка риска фебрильных судорог у детей после введения трехвалентной инактивированной вакцины против гриппа в рамках Проекта передачи данных по безопасности вакцин, 2010–2011 гг вакцина. 30, 2024-2031;
- Дэниел М. Мушер, Сьюзен Б. Манофф, Ричард Д. Макфетридж, Чарльз Л. Лисс, Росио Д. Марчезе и др. (2011). Сохранение антител через десять лет после введения первой и второй доз 23-валентной пневмококковой полисахаридной вакцины, а также иммуногенность и безопасность второй и третьей доз у пожилых людей. Вакцины для человека. 7, 919-928;
- К. Понверт, П. Шейнманн, Дж де Блик. (2010). Анафилаксия на 23-валентную пневмококковую вакцину: еще один случай был изучен с использованием кожных тестов немедленного считывания с пневмококковыми вакцинами вакцина. 28, 8256-8257;
- Кристин Л. Моффит, Тодд М. Гиран, Ин-цзе Лу, Пауло Гувейя, Марк Олдерсон и др. (2011). Дизайн вакцины на основе TH17 для предотвращения колонизации Streptococcus pneumoniae. Клетка-хозяин и микроб. 9, 158-165;
- Кич С., Малли Р., Андерсон П., Флорес Дж., Моррисон Р., Голдблатт Д и др. (2013). Рандомизированное двойное слепое плацебо-контролируемое исследование фазы 1 для оценки безопасности, переносимости и иммуногенности инактивированной цельноклеточной вакцины против Streptococcus pneumoniae, содержащей квасцы (PATH-wSP), у здоровых взрослых. ID Week, Сан-Франциско;
- Джон Д. Грабенштейн, Дэниел М. Машер. (2018). Вакцины против пневмококковой полисахариды. Вакцины Плоткина. 816-840.e13;
- Юлия Георгиевна Белоцерковская, А.Г. Романовских, Е.А. Стырт. (2016). Пневмококковая вакцина у взрослых снижает риск инфекций, вызванных Streptococcus pneumoniae. Клин с. 94, 61-66.
[Источник]